食道の病気
食道疾患は機能性障害から悪性疾患まで幅広く、診断が難しい臓器の一つです。また、治療法も多岐にわたり、正確な診断から適切な治療の選択につながる連携が特に重要となるため、内科医と外科医が一緒のチームで診療にあたる私たち消化器センターが非常に得意とする分野です。当院では1)食道癌 2)食道粘膜下腫瘍 3)食道アカラシア 4)逆流性食道炎、食道裂孔ヘルニア 5)その他あらゆる食道疾患を対象にチーム医療を行っています。
当センターの食道疾患診療の特徴
① 内科・外科の専門医で構成された「食道専門チーム」による診療を行っています。
食道内視鏡治療の専門医師(消化器内視鏡学会指導医・専門医)と、食道外科の専門医師(食道外科専門医、内視鏡外科学会技術認定医)で構成された「食道治療の専門チーム」として実際に内視鏡医と外科医が一緒に同じ患者さんを担当します。この形式の「食道専門チーム」による診療体制は他にみない当科のおおきな特徴です。
② 患者さんの負担の少ない「低侵襲治療」を最優先にしています。つまり、可能な限り内視鏡治療を選択します。
わたしたちは可能な限り内視鏡(胃カメラ)による治療を選択します。この治療は、体に傷がつかず、また患者さんにとって負担の少ない治療法です。
病気の進行具合などの理由からやむを得ず内視鏡治療が行えない場合があります。内視鏡治療が行えない場合は、外科手術となることが多いですが、その場合も可能な限り、手術用のカメラをもちいたからだへの負担の少ない手術(胸腔鏡や腹腔鏡による鏡視下手術)を選択しています。また進行した食道がんの場合でも、化学療法(抗がん剤)や放射線治療を組み合わせて手術をすることでできる限り患者さんのからだの負担を減らした手術を行うようにしています。
③ 他の科・部署と連携してさまざまな角度から治療をおこないます。
たとえば、食道がんの治療は、がんを取り除く(切除)をおこなうだけではなく、抗がん剤治療や放射線治療などを組み合わせておこなう(集学的治療といいます)ことがあります。
当院では、患者さんの状況に応じて、腫瘍内科(抗がん剤の専門内科)、放射線科、心臓血管外科などと連携して治療にあたるとともに、治療の効果をよくするために栄養科、歯科、薬剤師、看護師、リハビリテーション科などと連携して治療をサポートする体制を整えています
I.食道がん
1)食道がんとは?
食道がんは食道粘膜から発生するがんです。アルコールやたばこなどが原因と考えられており、男性に多い傾向がありますが、そうでない方でも食道がんを患う方もいらっしゃいます。
2)食道がんの症状
初期には自覚症状はありません。進行すると食事がつかえるようになる、しみる感じがする、声が枯れてくる、体重が減ってくる、などの症状がでるようになります。
3)食道がんの診断
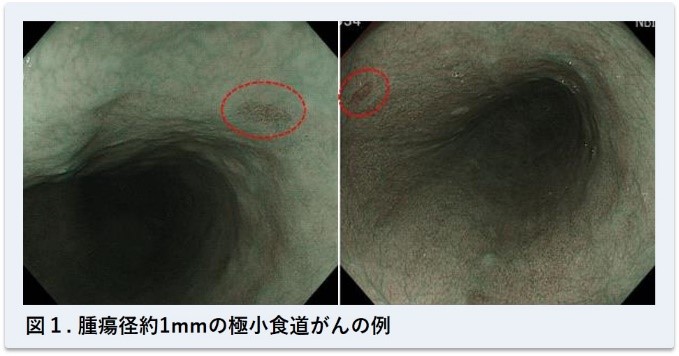
食道がんは食道粘膜から発生するがんです。アルコールやタバコなどが原因と考えられており、男性に多い傾向があります。消化管がんの中で早期発見が最も難しいがんとされ、バリウムによる造影検査で発見することは困難です。当センターでは、国内数施設にしかない超拡大内視鏡(エンドサイトスコピー)を用いて、1mmの大きさのがんを発見することに成功しています(図1)[Inoue H, et al. Endoscopy 2006: Goda K, et al. Dis Esophagus 2014]。 食道がんは進行すると予後の悪いがんの一つです。早期のがん患者の大多数は自覚症状がありません。よって、特に食道がん危険因子である飲酒、喫煙歴のある方は、特に症状なくとも内視鏡検査をお勧めします。
4)食道がんの治療
食道がんの治療は ①内視鏡治療 ②手術 ③化学療法(抗がん剤をつかった治療)④放射線治療 ⑤その他(免疫療法など)におおまかに分けられます。
早期のがんには内視鏡的粘膜切除術(EMR、図2)や内視鏡的粘膜下層剥離術(ESD、図3)などの内視鏡的治療を、進行したがんには手術(胸腔鏡、開胸)、化学療法、放射線照射を組み合わせた集学的治療を行います。
実際の治療は、①がんの進行度 ②患者さんの体力(年齢など) ③心臓や肺、腎臓などの耐術能(手術に耐えれるかどうか) ④患者さんの希望やライフスタイル、などを考慮して決めています。
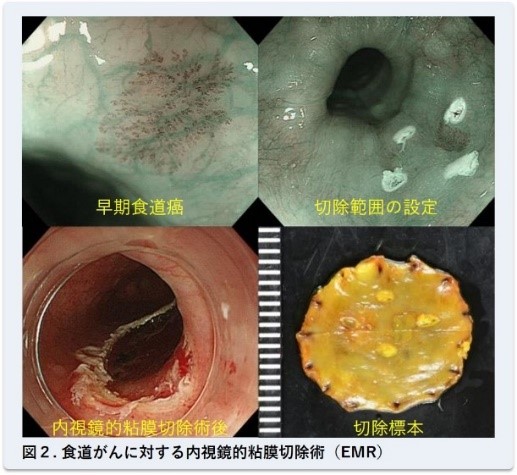
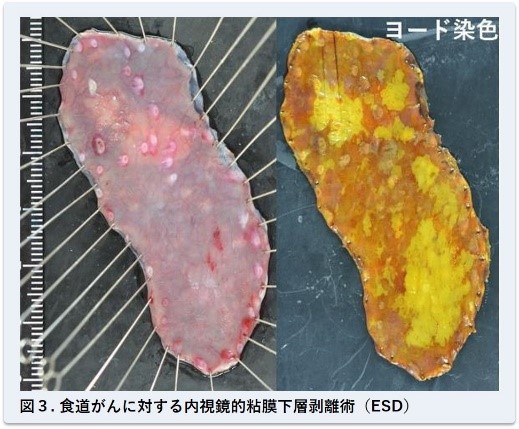
①食道がんの内視鏡治療
食道表面の粘膜より少し深いがん(粘膜下層がん≦200マイクロ)で転移(リンパ節・他臓器)のない早期・表在がんが、内視鏡治療のよい対象(適応)となります。内視鏡治療後、切除したものを顕微鏡で詳細に調べた結果(組織学的所見)、予測より深いがん・静脈やリンパ管内にがんがあった場合、外科治療(後述)をはじめとする追加治療が必要です。当センターでは食道がん診断・治療の経験豊富なエキスパートが、最新内視鏡機器と駆使した正確な術前検査、最新内視鏡治療(内視鏡的粘膜下層剥離術)をおこないます。当センターにおける2017年度の治療成績は一括完全切除率94%、内視鏡治療による合併症発生率(術中・術後のトラブル)は0%と極めて良好です。
②食道がんの外科治療
内視鏡治療適応外の食道がんに対しては、手術による外科的切除をおこないます。通常、手術による外科治療は抗癌剤による化学療法や放射線治療と組み合わせて行われることが多いです。
食道は、頸部(くび)から胸部をとおって腹部(おなか)まで約25cmにわたって存在しています。食道がんは通常、食道と一緒に摘出されます(食道は一部を残してほほ全部を切除します。食道亜全摘といいます)。したがいまして、食道がんの手術は、頸(くび)、胸、おなかに傷が入ることになり、消化器外科の手術の中では比較的大きな手術になります。
近年、胸腔鏡・腹腔鏡とよばれる手術用のカメラをつかって小さい傷で手術を行うようになりました(鏡視下手術といいます)。
当科では、外科手術になった場合は、可能な限り手術用カメラ(胸腔鏡・腹腔鏡)をつかった患者さんへの負担の少ない鏡視下手術を選択します。
鏡視下食道癌手術は、からだの傷が小さく、患者さんへの負担の少ない手術です。われわれは、「鏡視下食道切除・再建術(HALS併用)」を1997年にいち早く導入しました。原則として鏡視下手術で手術をおこないますが、肺の癒着やがんの進行具合によって技術的に鏡視下での遂行が出来ない場合にかぎり、従来の開胸・開腹による手術を行っています。
_01.jpg)
_02.jpg)
_03.jpg)
胸腔鏡・腹腔鏡をつかった食道がん手術後の傷(一例)
II.食道粘膜下腫瘍
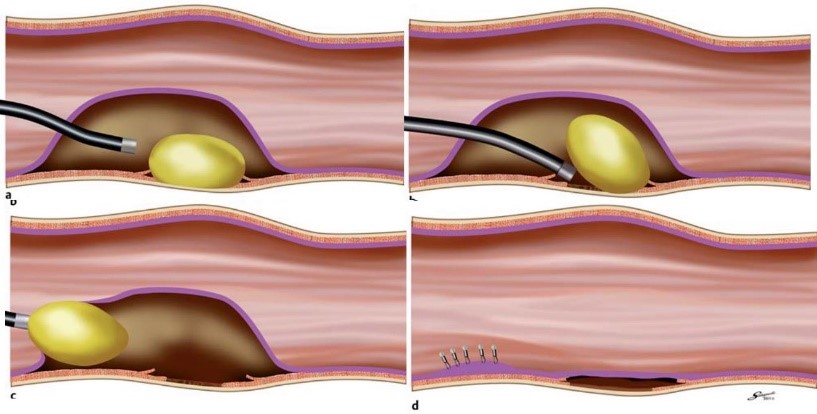
食道粘膜下腫瘍は粘膜の下に発生する腫瘍で、自覚症状に乏しく、検診の造影検査や内視鏡検査で発見されることが多いです。ほとんどが良性腫瘍ですが、腫瘍径2cm以上、増大傾向、食事通過障害などの症状のある症例に対しては、手術により腫瘍を摘出することが望ましいです。当センターでは、食道アカラシアに対する内視鏡治療である内視鏡下筋層切開術(POEM: per-oral endoscopic myotomy)を応用し、内視鏡で粘膜下層にトンネルを作成して腫瘍を摘出する内視鏡的粘膜下腫瘍摘出術(POET: per-oral endoscopic tumor resection)(Inoue H, et al. Endoscopy. 2012)を、食道粘膜下腫瘍に対して積極的に行っています。POETは当センターの井上教授が開発し、世界に先駆けて成功させた低侵襲(体に負担の少ない)な内視鏡治療であり、これまでに40例の治療実績があります。POETを受けられる医療機関は国内では数施設と限られますので、食道粘膜下腫瘍と診断された方は当センターへご相談ください。なお、腫瘍径が大きな病変や部位などによっては、POETが困難なことがあり、その際は胸腔鏡(通常の外科手術より負担の少ない方法)を使用した外科手術で腫瘍の切除を行うなど、患者さんの病状に応じて最適な治療をご提案しております。
図1 POETのイメージ図
食道粘膜下腫瘍 通常内視鏡像(図2)
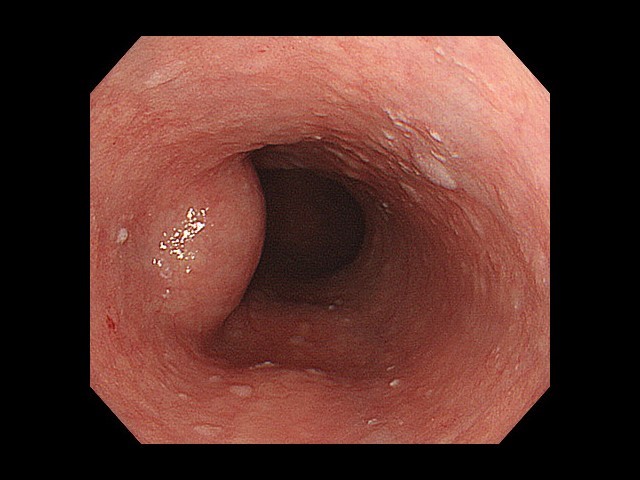
POET術中の内視鏡像:粘膜下層トンネルから観察(図3)

固有筋層から剥離・露出させた腫瘤(図4)
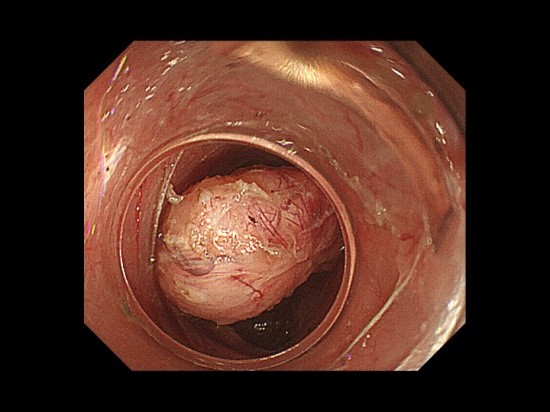
図5 POET術中の内視鏡像③(腫瘍摘出後の粘膜下層トンネル)
.jpg)
図6 摘出した腫瘍(病理結果:平滑筋腫(良性))
).jpg)
Ⅲ.食道アカラシア
1)食道アカラシアとは?
食道は‘食事の通る道’のことですが、食物を口から胃まで食道を通ってスムーズに送るには、「食道の口から胃への滑らかな蠕動運動」と「食道の出口(食道と胃のつなぎめ)が開くこと(弛緩)」が必要になります。これらに異常がでて「異常蠕動」「弛緩不全」を来したものを食道アカラシアといいます。
2)食道アカラシアの症状は?
食道アカラシアでは食物がスムーズに胃へ送り出されないために、食物が食道内に停滞します。その結果、食物つかえ感、嘔吐、食物の逆流、体重の減少などの症状をおこします。また、食道の異常蠕動がでると胸痛などの症状をおこすことがあります。
食物の通過障害、逆流・嘔吐、胸痛、体重減少といった症状のいずれかがある場合は、食道アカラシアの可能性があります。
3)食道アカラシアの診断
食道アカラシアは、いわゆる「風邪」「胃腸炎」などのようにありふれた病気ではありません。したがいまして、医師であっても専門に診ている医師でなければアカラシアの診断をつけることが難しい場合があります。またアカラシアと似た病態の異なる病気もあります。われわれはアカラシアを年間200例以上治療していますが、実際、かかりつけ医で「異常なし」「逆流性食道炎」「精神的なもの」と診断され治療したものの改善がなく、当院へ来院して初めて「アカラシア」と診断がつき治療をして症状が改善して喜んで退院される患者さんを多く経験しています。
食道アカラシアの診断には、①上部消化管内視鏡検査(いわゆる胃カメラ)、②食道透視(バリウムの検査)、③食道内圧検査、④CT検査 などが必要になります。当院では、これらの検査および診断と、それに応じた治療方針・日程の決定までを1泊2日の入院で行っておりますので遠方の方も余裕をもって検査を受けることができます。
4)食道アカラシアの治療
食道アカラシアは①くすりによる治療 ②ボツリヌス毒素の局所注入 ③内視鏡をもちいたバルーン拡張 ④外科手術による筋層切開術 ⑤内視鏡による筋層切開術(POEM)があります。とくに筋層切開手術は治療効果が高いことから食道アカラシアの根治的治療の主体とされています。
食道アカラシアの筋層切開術(Heller法)は、食道の筋層を切開することで食道と胃のつなぎ目を緩くする手術です。 経口内視鏡的筋層切開術:POEM(Per Oral Endoscopic Myotomy)法は、食道筋層切開術を体に傷をつけずに内視鏡(いわゆる胃カメラ)だけで行う方法で、当センターの井上晴洋教授が世界に先駆けて開発した方法です。この治療法は我々が2008年9月に世界で初めて行って以来、国内外でその安全性、根治性、低侵襲性が認められ、現在では世界に広く普及している治療法です。このPOEMの良い点は、①体表に傷がつかない ②筋層を切る長さや方向を自由に調整できる(つまり個人個人に応じたオーダーメイド治療が可能) ③体への負担が少ない ④あらゆるタイプのアカラシアや類似疾患に対応が可能、という点です。一方で、POEMでは逆流防止を追加しないため術後の逆流症状を懸念する声もありますが、外科手術の場合は、食道筋層の切開を行うために逆流防止機能として働いている食道周囲の組織を壊すため、逆流防止の手術を付加する(Dor法など)必要がありますが、POEMでは、逆流防止機能を壊さないで筋層切開が行えるために逆流防止手術の付加は必要でないと考えられています。
当院では、現在までに1700例以上(平成29年12月現在)のPOEMを行っており、世界屈指の症例数の施設となっています。これまでの多くの経験から、術後逆流症を防ぐ手術方法や、独自の逆流を防止する工夫を行っています。
POEM治療前:食道の出口は閉まっていて緩みません。
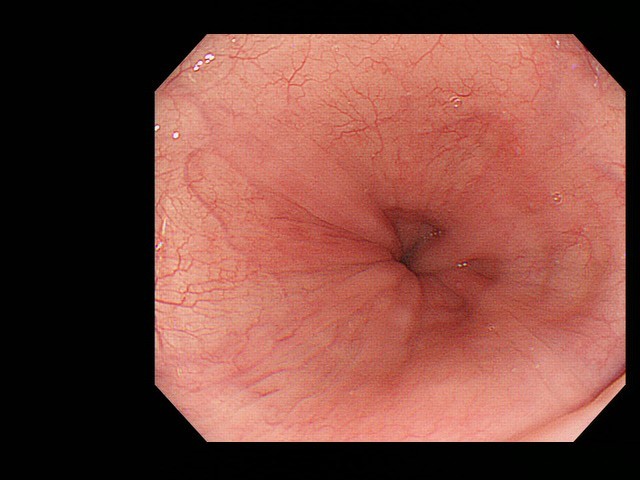
POEM治療後:食道の出口は開いています。
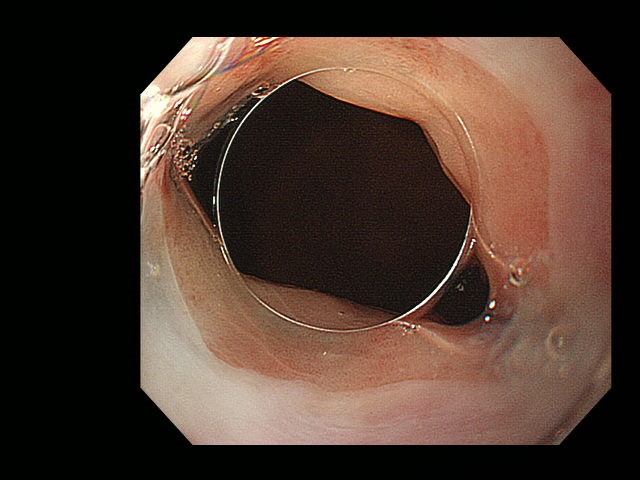
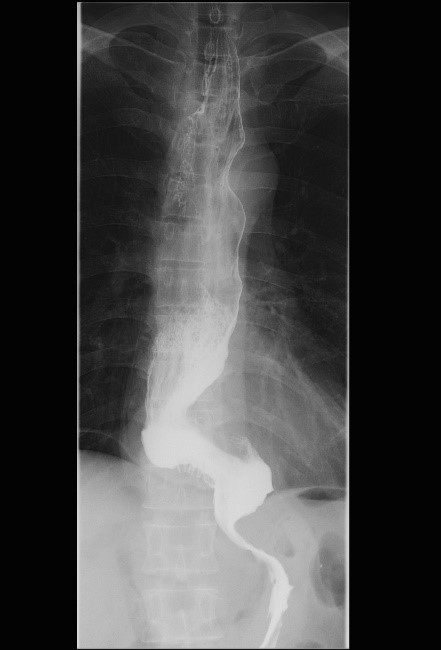
POEM治療前:バリウムが食道内で停滞しています。
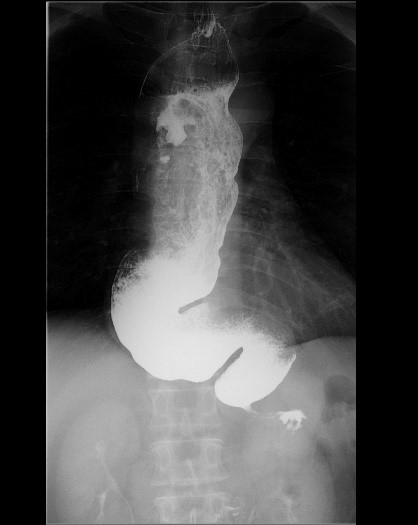
POEM治療後:バリウムの胃への流れが改善しています。
Ⅳ.逆流性食道炎
逆流性食道炎は、胃酸を含む胃液が食道に逆流すること(胃食道逆流症)で生じます。胸焼けやこみ上げが主な症状です。食道裂孔ヘルニアなどがあり、噴門(胃の入り口に相当し、食べ物が通るとき以外はしっかり閉じて、逆流を予防します)が正常に働いていない場合に起こりやすい疾患です。食道粘膜の保護と胃酸分泌の抑制が治療の基本ですが、下部食道腺癌が発生することがあるので、注意が必要です。
通常は、胃酸の分泌を抑制するお薬を服用していただくことが多いのですが、根本的な治療ではなく、内服を長期間続けなければなりません。また、内服治療で症状が改善しない場合もあります。
1)経口内視鏡による新しい低侵襲治療:ARMS
前述のごとく、胃食道逆流症(以下GERD)の原因の多くが胃酸関連であり、これに対する標準治療はプロトンポンプ阻害薬(以下PPI)という酸抑制剤での内服治療になります。多くの方で症状の改善を得られていますが、逆流には酸以外の関与や、PPIでは十分な効果が得られない患者様が存在することがわかってきました。また逆流予防には噴門の機能が関与しています。そのため、次の手段となるのが外科的治療(噴門形成術)になります。しかしできるならより低侵襲な治療が望まれ、そこで当院では、センター長である井上が考案した内視鏡による治療、ARMS(Anti-Reflux Mucosectomy)を行っています。
ARMSをうけていただいた患者様は徐々に増えており、これまで91例(うち男性53例、2017年8月現在)の患者様に対しARMSを行い、良好な成績がえられています。
・内視鏡手術であり体表に傷がつくことはなく、人工物を一切使用しません。
・手術時間は約1時間程度です。
・これまで目立った合併症は認めていません。
現在は保険診療ではなく自由診療ですが、可能な限り患者様の負担が減らせられるように対応しています(詳細は担当医にご相談ください)。またARMSは昭和大学倫理委員会の承認のもとに行っております。
ARMSを行う前には、胃酸を含めた逆流がどの程度起こっているかなどを24時間pH・インピーダンスモニタリング検査で確認を行います。ARMS前後を比較すると有意に酸逆流の改善をえることができていました。さらに患者様の自覚症状の評価が重要となりますが、こちらも明らかに有意な改善をえることができており、安全かつ有用な治療であると考えています。そして、PPIを内服されていた患者様の約半分が内服を中止することが可能となっています。術後に一過性の狭窄傾向を伴うことがありますが、これに関しても内視鏡での対応が可能です。
また、様々な理由で胃切除をうけられた患者様もいらっしゃいます。胃切除は逆流を起こしやすくなる原因となりますが、その対応は困難となることもしばしばあります。手術後にさらなる外科的手術を加えることは困難であり、このような患者様にもARMSは大変有用な治療となります。
内服治療で十分に効果が得られない、内服をできるなら中止したい、外科手術を避けたいなど、悩まれている患者さまは是非ご相談ください。
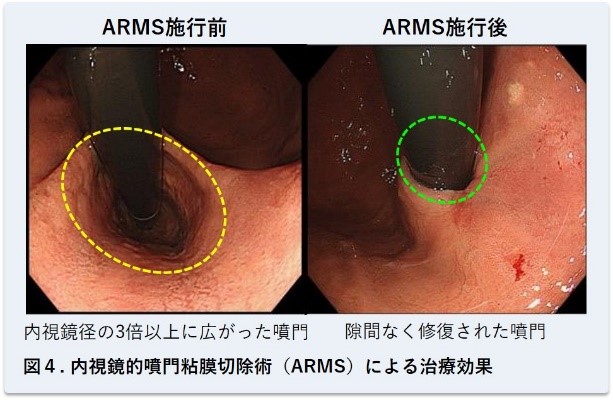
詳しくは、
ARMSのページをご覧ください。
http://www10.showa-u.ac.jp/~ddc-kt/Page_03_00_11_%E8%83%83%E9%A3%9F%E9%81%93%E9%80%86%E6%B5%81%E7%97%87-ARMS.html
2)逆流性食道炎の外科治療
胃酸を抑えるくすりが効かない方や、ARMSでの効果が期待できない方、おおきな食道裂孔ヘルニア(胃の一部が胸腔内へ入り込む状態のこと)を伴っている方、あるいは患者さんが希望する場合などは、噴門形成術という外科的手術の適応となります。
噴門とは食道と胃のつなぎ目のところを指します。噴門がゆるい方は胃から食道への逆流がおこりやすく、逆流性食道炎の原因となります。外科的手術では図のように噴門のまわりに胃の一部をマフラーのように巻き付けることで新たに噴門機能をつくり、噴門の逆流を防ぐ機能を強化します。
外科手術は、一般に①効果が高く②理論上、永久に効果がある③胃酸以外の逆流を防げる、というメリットがありますが、薬物治療やARMSにくらべてからだに負担がかかるというデメリットもあります。
最近は、カメラを使った小さい傷での手術(腹腔鏡手術)でほとんど行われるようになり、患者さんのからだの負担も軽減できるようになりました。
当科では、逆流性食道炎の治療は内視鏡治療を優先しますが、外科手術の適応となった場合は可能な限り腹腔鏡でおこなっています。
また、外科手術は下記に示すようなNissen法を基本としていますが、患者さんの病態に応じてさらに手術直後の受け入れが良いToupet法にShiftしつつあります。
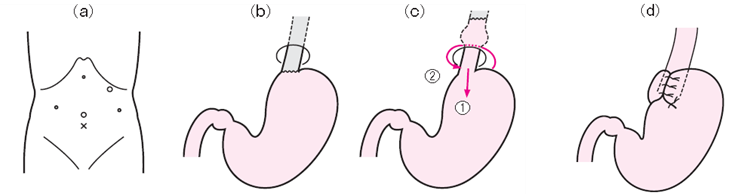
(図1)逆流防止手術の方法(Nissenニッセン法)
食道のまわりに胃の一部を巻き付けます。巻きつけた胃が逆流防止として機能します。
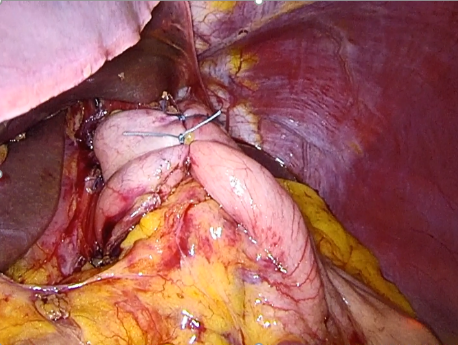
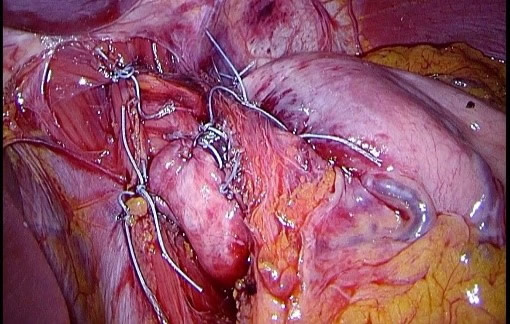
Nissen法:360度巻き付けます(図2)。 Toupet法:約270度巻き付けます(図3)。
Ⅴ.バレット食道・食道腺癌
正常の食道粘膜は扁平上皮という粘膜で覆われていますが、この扁平上皮が円柱上皮という粘膜で覆われた食道をバレット食道(図1)と呼びます。胃酸の逆流が原因でバレット食道を発症することがわかっています。近年バレット食道は急増しており、食道癌のリスクになっています(バレット腺癌)。最も重要なのはバレット食道の発見であり、これは無症状であることが多いためバレット食道と診断されたら、定期的に内視鏡検査を受けることが必要です。
早期バレット腺癌は内視鏡診断が非常に難しいことから、経験豊富な内視鏡医による検査を要します。当センター所属の医師は、バレット食道・腺癌に精通しており、数多くの早期癌を発見することに成功しています。また、バレット食道の多い北米の大学病院と共同で診断および治療に携わっています(Shimamura Y, Goda K. Digestive Endoscopy 2017)。早期に発見した癌は患者さんの負担の少ない低侵襲な内視鏡的治療を行っています(図2および図3)。
胃酸の逆流症状が強い方(胸やけ症状)、逆流性食道炎やバレット食道と診断された方は是非専門外来でご相談ください。
図1. バレット食道
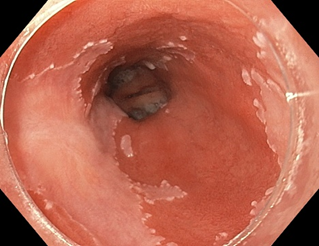
図2. バレット腺癌
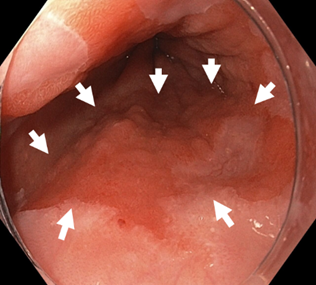
図3. バレット腺癌内視鏡的切除後
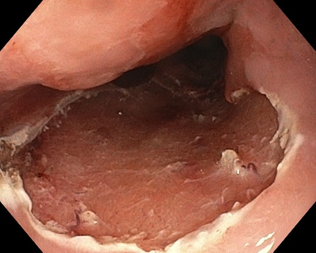
(図2および図3: Shimamura Y, Goda K. Digestive Endoscopy 2017より引用)